全国临检会、中国临床检验设备及用品展会,检验耗材展会、诊断试剂展会、中国检验医学及输血用品博览会、诊断试剂展会、检验耗材展会、检验会、临检设备展会,临检会、ceep临检会、2020全国临床检验展览会,全国临床检验展览会、2020上海临床检验设备及用品展览会、ceep、2020体外诊断试剂展、2020临床检验展览会http://www.shceep.com
2019年6月12日,C.Y.Chiu及其团队在《新英格兰医学杂志》发表了其在病原宏基因组学(mNGS)中枢神经系统感染临床应用的多中心研究论文。此前2天即6月10日,北京协和医院神经科关鸿志教授牵头的脑炎协助组在BioRxiv上公布我国中枢神经感染疾病mNGS的多中心研究结果。两项研究分别纳入美国204例患者和我国276例患者,评估了mNGS在中枢神经系统感染临床诊疗方面的效用。美国团队:本研究为期一年,纳入美国8家医院共204例原发性脑炎、脑膜炎、脊髓炎患者,综合评价脑脊液mNGS在诊断中枢神经系统(CNS)感染方面的表现,并与传统检测方法如培养、PCR和血清学检测等进行比较。中国团队:本研究为期一年,纳入中国20家医院的276例脑炎、脑膜炎患者,综合评价脑脊液mNGS技术在诊断中枢神经系统(CNS)感染方面的表现,并与传统检测方法如染色、培养、PCR和血清学检测等进行比较。
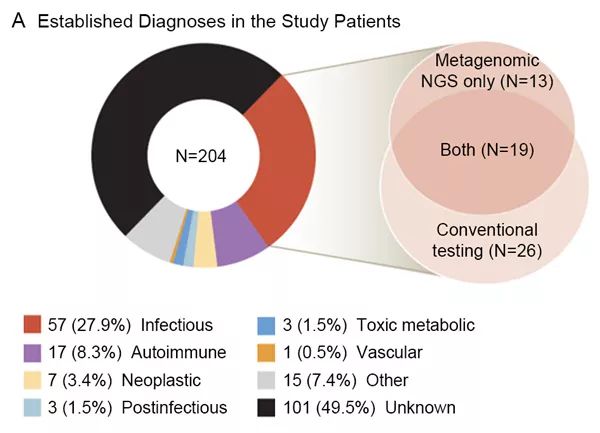
美国团队:204例患者中55.9%为男性,平均年龄为39.6岁,46例(22.5%)患者年龄在18岁及以下。队列主要包括130例(63.7%)脑炎患者,70例(34.3%)脑膜炎患者,4例(2.0%)脊髓炎患者,其中急性期176例(86.3%),其余28例(13.7%)为慢性期急性加重,83例(40.7%)免疫功能低下。患者的平均住院时间为27.9天,99例(48.5%)患者因症状严重住进ICU,总死亡病例(住院和出院)为23例(11.3%)。中国团队:276例患者中176例(63.8%)为男性,中位年龄为42岁。从发病到脑脊液取样的中位时间为10天。中位脑脊液白细胞计数为80/mm3。中位脑脊液单核细胞计数为36/mm3。9例患者在30天的随访期间死亡。
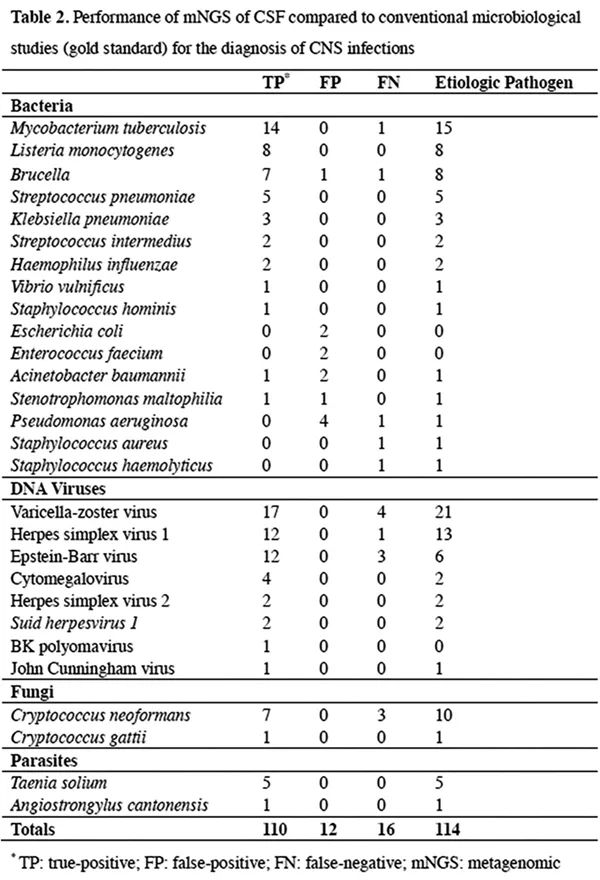
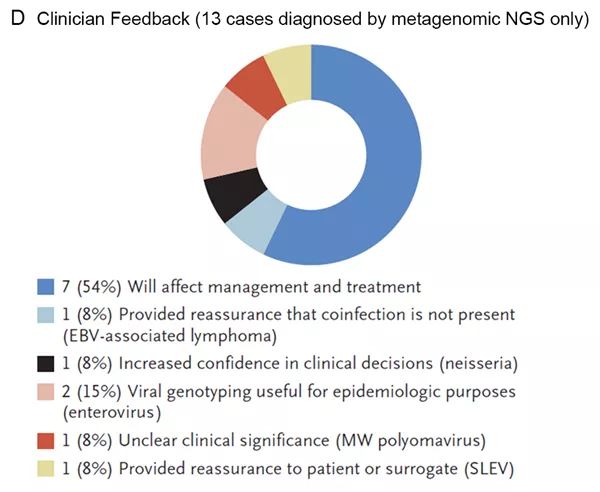
美国团队:共57例患者(27.9%)的58例样本确定为感染,其中mNGS诊断出32例感染,传统检测方法诊断出27例感染。58例感染样本中:19例(32.8%)mNGS检测结果与传统检测一致;13例(22.4%)仅通过mNGS鉴定出致病原,后续被正交实验验证;26例(44.8%)仅通过传统检测鉴定出致病原,其中11例仅通过血清学方法诊断(其他传统检测方法(如培养、PCR、抗原检测)均为阴性),7例使用脑组织进行检测(非脑脊液样本,未进行脑脊液mNGS检测),8例mNGS检出序列数低而未达到汇报标准。在仅提高mNGS诊断出致病原的13例患者中,临床医生表示mNGS的结果对8例(62%)患者的临床治疗有积极的影响。中国团队:以传统检测方法为金标准,根据相关指南和共识,将mNGS的结果分为真阳性、假阳性和假阴性。检测结果中mNGS阳性结果122例,假阳性12例,假阴性16例,传统检测方法阳性结果126例,其中114例是“致病原”。因此mNGS检测出真阳性结果为101例,阳性率为36.6%,高于美国团队的检测阳性率(15.7%)。
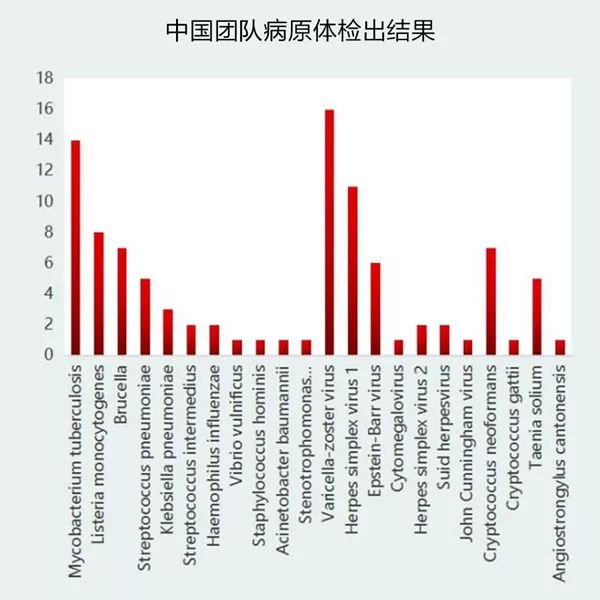
美国团队应用的判读标准为C.Y.Chiu教授在2019年5月发表于Genome research中:对于病毒,检测到的reads能覆盖到基因组上≥3个不重叠区域,则判定为阳性;对于细菌、真菌和寄生虫,RPM-r≥10,即临床标本的RPM(reads per million)值是阴性质控(NTC)的RPM值10倍以上时,判定为阳性。中国团队应用的判读标准为:排除NTC中检测到的物种或在前30天≥25%的样本中检测到的物种,其他物种;① 对于部分细菌、真菌和寄生虫,当物种特异性读数SSRN≥30(RPM≥1.5),且该读数在细菌、真菌或寄生虫中排名前10位,则判定为阳性;② 对于胞内菌(除结核分枝杆菌和布鲁氏菌外)和隐球菌,当SSRN≥10(RPM≥0.5),且该读数在细菌、真菌排名前10位,则判定为阳性;③ 对于病毒、布鲁氏杆菌和结核分枝杆菌,当物种(或结核分枝杆菌属(结核分枝杆菌复合体,MTC)和布鲁氏杆菌属)SSRN≥3(RPM≥0.15),则认为结果为阳性。美国团队通过mNGS共检测出23种不同的病原体,包含14种病毒(20例)、6种细菌(6例)、2种真菌(4例)和1种寄生虫(2例)。中国检出22种病原体,包含11种细菌(45例)、7种病毒(39例)、2种真菌(8例)和2种寄生虫(6例),其中细菌中结核分枝杆菌(14例)、单核细胞增多性李斯特氏菌(8例),病毒中水痘带状疱疹病毒(16例)、单纯疱疹病毒1型(11例),真菌中新生隐球菌(7例),寄生虫中猪肉绦虫(5例)占主要比例。
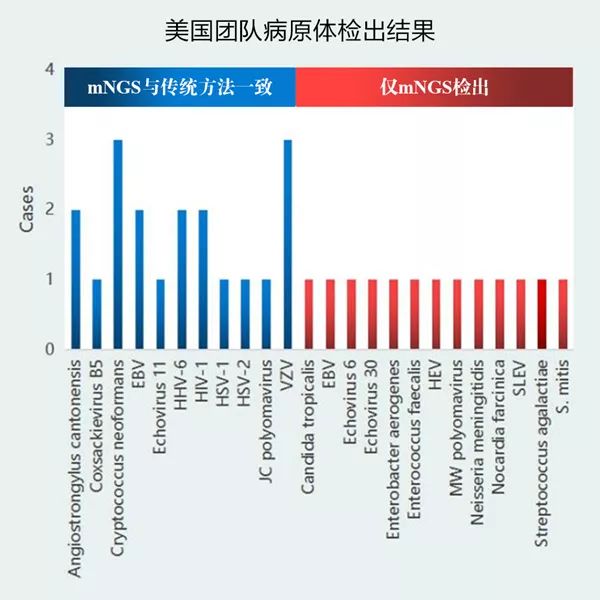
中美两国的两个研究团队对mNGS在中枢神经系统感染的临床应用分别进行了多中心研究,并相继公布了研究成果。从检测结果上看,mNGS在中枢神经系统感染的临床应用中,拓宽了检测病原谱,提高了病原体的整体检出率。
美国团队对检出的多例病原体进行了耐药、分型分析,并对仅mNGS检出的病例进行追踪调查,收集临床反馈。中国团队在检测数据量、时效性方面优于美国团队(20M vs 5-10M,48hr vs 96hr),且对阳性结果的判读进行了细分。目前国内外对于阳性结果的判读尚未形成统一的标准。两大研究结果表明,脑脊液mNGS对于疑似中枢神经系统感染的患者是一种非常有用的检测方法,可以识别新出现的感染和疾病表型,并加快非感染性原因的检查和治疗,可以被认为是用于诊断中枢神经系统感染的准一线方法。